Staging
TNM delle neoplasie della TIROIDE
Si riporta una sintesi della classificazione clinica
TNM per le neoplasie tiroidee.
|
|
tumore primitivo |
|
|
tumore primitivo non definito |
|
|
non segni di tumore primitivo |
|
|
carcinoma in situ |
|
|
dimensione massima < 1cm limitato alla tiroide |
|
|
dimensione massima > 1cm, ma < 4 cm limitato alla tiroide |
|
|
dimensione massima > 4 cm limitato alla tiroide |
|
|
qualunque dimensione, ma esteso oltre la capsula della tiroide |
Tutte le categorie T vengono divise in Ta e Tb rispettivamente se il tumore è solitario o multifocale.
I linfonodi regionali sono quelli cervicali e medistinici superiori.
|
|
linfonodi regionali |
|
|
i linfonodi regionali non possono essere definiti |
|
|
assenza di metastasi |
|
|
metastasi nei L. cervicali omolaterali |
|
|
metastasi nei L. bilaterali, mediani, controlaterali, cervicali o mediastinici |
Per quanto riguarda le metastasi a distanza si applica il seguente schema:
|
|
metastasi a distanza |
|
|
metastasi a distanza non accertabili |
|
|
metastasi a distanza assenti |
|
|
metastasi a distanza presenti |
La stadiazione patologica (pT,
pN
e pM) corrisponde a quella clinica.
La stadiazione, per i tumori
papillari o follicolari, viene dunque
elaborata seguendo lo schema in tabella:
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|||
|
|
|
|
M0 | |||
|
|
|
|
M1 | |||
Sintesi della stadiazione per le neoplasie papillifere e follicolari di età superiore a 45 anni:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
La stadiazione, per i tumori midollari, invece viene realizzata seguendo lo schema in tabella:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Sintesi della stadiazione per le neoplasie midollari:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
I tumori indifferenziati sono sempre collocati allo stadio 4:
|
|
|
|
|
|
|
|
|
|
Staging
TNM delle neoplasie della MAMMELLA
Si riporta una sintesi della classificazione clinica
TNM per le neoplasie della mammella.
|
|
tumore primitivo |
|
|
tumore primitivo non definito |
|
|
non segni di tumore primitivo |
|
|
carcinoma in situ, intraduttale o lobulare in situ o malattia di Paget del capezzolo senza tumore evidenziabile |
|
|
< 0,5 cm nella dimensione massima |
|
|
tra 0,5 e 1 cm nella dimensione massima |
|
|
tra 1 e 2 cm nella dimensione massima |
|
|
tra 2 e 5 cm nella dimensione massima |
|
|
> 5 cm nella dimensione massima |
|
|
qualunque dimensione, ma con estensione diretta a cute
o alla parete toracica
la parete toracica comprende: coste, muscoli intercostali, muscolo dentato anteriore (muscoli pettorali esclusi) |
|
|
edema (cute a buccia d'arancia) o ulcerazione della cute o noduli cutanei satelliti |
|
|
simultanea presenza dei segni di T4a e T4b |
|
|
carcinoma infiammatorio
aspetto erisipelatoide della cute anche senza una massa palpabile sottostante se la biopsia cutanea è negativa e la massa è assente = pTX |
|
|
nella classificazione pT si considera, come dimensione del tumore,
la componete invasiva: es. componente in situ 3 cm + 0.5 cm invasione =
pT1a
l'affondamento della cute e la retrazione del capezzolo (eccetto quelle di T4) non modificano la stadiazione T1, T2 o T3 |
I linfonodi regionali sono:
|
|
linfonodi regionali |
|
|
i L. regionali non possono essere definiti |
|
|
assenza di metastasi |
|
|
metastasi ai L. ascellari omolaterali mobili |
|
|
metastasi ai L. ascellari omolaterali, ma fisse tra loro o ad altre strutture |
|
|
metastasi ai L. mammari interni |
Per quanto riguarda le metastasi a distanza si applica il seguente schema:
|
|
metastasi a distanza |
|
|
metastasi a distanza non accertabili |
|
|
metastasi a distanza assenti |
|
|
metastasi a distanza presenti compresi L. sopraclavicolari |
La stadiazione viene dunque compiuta seguendo lo schema in tabella:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Sintesi della stadiazione:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Classificazione
patologica
pT
corrisponde alla categoria T
pN normalmente vengono repertati almeno 6 linfonodi
| pNX | L. non definiti (non prelevati o già rimossi) | |
|
|
metastasi assenti | |
|
|
micrometastasi < 0.2 mm nella dimensione massima | |
|
|
metastasi > 0.2 mm nella dimensione massima | |
|
|
interessati 1-3 L. con dimensioni tra 0.2 mm e 2 cm nella dimensione massima | |
|
|
interessati più di 4 L. con dimensioni tra 0.2 mm e 2 cm nella dimensione massima | |
|
|
L. < 2 cm nella dimensione massima, ma con estensione oltre la capsula linfonodale | |
|
|
dimensione massima di un L. > 2 cm | |
|
|
L. fissi tra loro o ad altre strutture | |
|
|
L. mammari interni | |
pM corrisponde alla categoria M
Classificazione
R
Viene compresa in questa categoria la presenza di residui
dopo trattamento:
|
|
residui tumorali non accertabili |
|
|
residui assenti |
|
|
residui microscopici |
|
|
residui macroscopici |
Staging
TNM delle neoplasie dello STOMACO
Si riporta una sintesi della classificazione clinica
TNM per le neoplasie dello stomaco.
|
|
tumore primitivo |
|
|
tumore primitivo non definito |
|
|
non segni di tumore primitivo |
|
|
carcinoma in situ, intraepiteliale senza invasione della lamina propria |
|
|
invasione della lamina propria o della sottomucosa |
|
|
invasione della muscolare propria o della sottosierosa
viene stadiato come T2 anche un tumore che invade i legamenti gastro-colici o gastro-epatici o il grasso del piccolo/grande omento senza perforare il peritoneo viscerale. Se vi è perforazione del peritoneo che ricopre i legamenti o gli omenti viene considerato T3. |
|
|
infiltrazione della sierosa (peritoneo viscerale) senza
invadere strutture adiacenti
vengono considerate strutture adicenti: milza, colon trasverso, fegato, diaframma, pancreas, parete addominale, intestino tenue, retroperitoneo, i surreni e i reni. L'invasione del duodeno e dell'esofago è classificata in queste sedi. |
|
|
infiltrazione di strutture adiacenti
strutture adicenti come per T3 |
I linfonodi regionali sono quelli:
|
|
linfonodi regionali |
|
|
i linfonodi regionali non possono essere definiti |
|
|
assenza di metastasi |
|
|
metastasi entro 3 cm dal margine del tumore |
|
|
metastasi oltre 3 cm dal margine del tumore oppure nei linfonodi satelliti dell'arteria gastrica sinistra, epatica comune, splenica e celiaca |
Per quanto riguarda le metastasi a distanza si applica il seguente schema:
|
|
metastasi a distanza |
|
|
metastasi a distanza non accertabili |
|
|
metastasi a distanza assenti |
|
|
metastasi a distanza presenti |
La stadiazione viene dunque compiuta seguendo lo schema in tabella:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Sintesi della stadiazione:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Staging
TNM delle neoplasie del COLON-RETTO
Si riporta una sintesi della classificazione clinica
TNM per le neoplasie coliche.
|
|
tumore primitivo |
|
|
tumore primitivo non definito |
|
|
non segni di tumore primitivo |
|
|
carcinoma in situ |
|
|
invasione della sottomucosa |
|
|
invasione della muscolare propria |
|
|
invasione attraverso la muscolare fino nella sottosierosa o nei tessuti pericolici o perirettali |
|
|
perforazione del peritoneo viscerale o invasione di altri organi o strutture |
I linfonodi regionali sono quelli pericolici e perirettali e quelli situati lungo le arterie ileo-colica, colica destra, colica media, colica sinistra mesenterica inferiore e rettale (emorroidaria) superiore.
|
|
linfonodi regionali |
|
|
i linfonodi regionali non possono essere definiti |
|
|
assenza di metastasi |
|
|
1-3 linfonodi pericolici o perirettali |
|
|
4 o più linfonodi pericolici o perirettali |
|
|
metastasi in uno qualsiasi dei linfonodi lungo i vasi citati sopra |
Per quanto riguarda le metastasi a distanza si applica il seguente schema:
|
|
metastasi a distanza |
|
|
metastasi a distanza non accertabili |
|
|
metastasi a distanza assenti |
|
|
metastasi a distanza presenti |
La stadiazione viene dunque compiuta seguendo lo schema in tabella (i numeri indicano la percentuale di sopravvivenza a 5 anni):
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
Nel 1972 Gunderson ha individuato due stadi ulteriori
che ha chiamato:
B3 = aderenza o invasione di un organo limitrofo;
C3 = B3 N+
Sintesi della stadiazione:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Bibliografia essenziale:
C.E. Dukes: The classification of cancer of the rectum. J Pathol, 1932;
35:323-332.
V.B. Astler, F.A. Coller: The prognostic significance of direct extension
of carcinoma of the colon and rectum. Ann Surg 1954; 136:846-851.
Staging
TNM delle neoplasie del PANCREAS
Si riporta una sintesi della classificazione clinica
TNM per le neoplasie del pancreas.
|
|
tumore primitivo |
|
|
tumore primitivo non definito ignoto o non segnalato |
|
|
T1a - neoplasia del diametro inferiore a 2 cm
T1b - neoplasia del diametro superiore a 2 cm |
|
|
dimensione massima superiore a 2, cm ma inferiore a 6 cm o estensione a una delle seguenti strutture: duodeno, via biliare, tessuti peripancreatici |
|
|
dimensione maggiore a 6 cm o estensione a una delle seguenti strutture: stomaco, milza, colon, grandi vasi |
I linfonodi regionali sono quelli peripancreatici, della porta hepatis, epatici, celiaci, mesenterici superiori craniali, periaortici, mesenterici superiori distali.
|
|
linfonodi regionali |
|
|
assenza di metastasi |
|
|
peripancreatici anteriori, posteriori, superiori e inferiori:
a - focolaio microscopico in un linfonodo b - focolaio macroscopico solitario c - focolai multipli (sia micro- sia macroscopici) |
|
|
porta hepatis, epatici, celiaci, mesenterici superiori
craniali:
a - focolaio microscopico in un linfonodo b - focolaio macroscopico solitario c - focolai multipli (sia micro- sia macroscopici) |
|
|
periaortici, mesenterici superiori distali |
Per quanto riguarda le metastasi a distanza si applica il seguente schema:
|
|
metastasi a distanza |
|
|
metastasi a distanza non accertabili |
|
|
metastasi a distanza assenti |
|
|
metastasi a distanza solo epatiche |
|
|
altre metastasi a distanza addominali:
a - epatiche assenti b - epatiche presenti |
|
|
multiple metastasi peritoneali o ascite neoplastica |
|
|
metastasi extraddominali |
La stadiazione viene dunque compiuta seguendo lo schema
in tabella:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Sintesi della stadiazione:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
M1 - M4 |
|
|
|
|
Esiste anche una classificazione di tipo anatomo-patologico/clinica
che può essere sintetizzata come segue (i colori sono correlati
alla stadiazione TNM):
|
|
|
|
|
|
|
|
|
In questa stessa pagina è presente una tabella
sui principali markers neoplastici
specifici delle neoplasie pancreatiche utilizzabili nella pratica clinica.
Staging
TNM delle neoplasie della COLECISTI
Si riporta una sintesi della classificazione clinica
TNM per le neoplasie della colecisti.
| T | tumore primitivo | ||
| T0 | nessuna evidenza di malattia | ||
|
|
ca in situ | ||
|
|
|
limitato alla mucosa | |
|
|
limitato alla muscolare | ||
|
|
limitato al tessuto cellulare lasso perimuscolare senza invasione del tessuto adiposo o del fegato | ||
|
|
invasione della parete a tutto spessore, infiltrazione di un organo circostante, invasione del fegato per meno di 2 cm | ||
|
|
invasione di due organi, invasione del fegato per più di 2 cm | ||
I linfonodi regionali sono i seguenti: (livello N1) linfonodi del legamento epatoduodenale (cistici, coledocici, ilari) e (livello N2) pancreatici (testa), duodenali, portali, celiaci, mesenterici
| N | linfonodi regionali |
|
|
non valutabile |
|
|
nessuna evidenza di malattia |
|
|
3 linfonodi esaminati e indenni |
|
|
infiltrazione dei linfonodi del legamento epatoduodenale (cistici, coledocici, ilari) |
|
|
infiltrazione dei linfonodi pancreatici (testa), duodenali, portali, celiaci, mesenterici |
|
|
metastasi regionali |
|
|
non valutabile |
|
|
metastasi assenti |
|
|
presenza di metastasi |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Sintesi della stadiazione del ca. della colecisti:
| Tis | T1 | T2 | T3 | T4 | |
| N0 | stadio 0 | stadio 1 | stadio 2 | stadio 3 | stadio 4 |
| N1 | stadio 3 | stadio 3 | stadio 3 | stadio 3 | stadio 4 |
| N2 | stadio 3 | stadio 3 | stadio 3 | stadio 3 | stadio 4 |
Staging
TNM delle neoplasie del POLMONE
Si riporta una sintesi della classificazione clinica
TNM per le neoplasie del polmone di tipo carcinomatoso NON a piccole cellule
(NSCLC) secondo Mountain (Chest 89 suppl: 225S-233S, 1986). Per il microcitoma
viene utilizzata la classificazione del Veterans Administration Lung Cancer
Study Group (VALCSG).
|
|
tumore primitivo | infiltrazione | broncoscopia |
|
|
tumore primitivo non definito ignoto o non segnalato | ||
|
|
carcinoma in situ | ||
|
|
neoplasia con diametro massimo inferiore a 3 cm | circondato da polmone o pleura viscerale normali | senza segni di invasione prossimale a un bronco lobare |
|
|
neoplasia con diametro massimo maggiore di 3 cm | invasione della pleura viscerale o atelettasia o polmonite ostruttiva estesa fino alla regione ilare (escluso l'interessamento di tutto il polmone); | estensione prossimale alla entro un bronco lobare e ad almeno 2 cm dalla carena |
|
|
qualunque dimensione | estensione diretta alla parete toracica (apice incluso) al diaframma o alla pleura mediastinica o al pericardio, ma senza interessamento del cuore o dei grossi vasi, della trachea, dell'esofago, o dei corpi vertebrali | tumore di un bronco principale entro 2 cm dalla carena (carena non interessata) |
|
|
qualunque dimensione | invasione del medistino, o che interessa cuore, grossi vasi, trachea, esofago, corpi vertebrali, carena tracheale, versamento pleurico maligno | infiltrazione trachea o carena |
I linfonodi regionali sono quelli della regione peribronchiale,
quelli mediastinici e intertracheobronchiali e quelli scalenici e sovraclaveari:
|
|
linfonodi regionali |
|
|
assenza di metastasi |
|
|
regione peribronchiale e/o ilare omolaterale anche per invasione diretta |
|
|
medistinici omolaterali e intertracheobronchiali |
|
|
medistinici controlaterali, ilari controlaterali, scalenici e sovraclaveari omo- o controlaterali |
Per quanto riguarda le metastasi a distanza si applica
il seguente schema:
|
|
metastasi a distanza |
|
|
metastasi a distanza non accertabili |
|
|
metastasi a distanza assenti |
|
|
metastasi a distanza presenti |
La stadiazione viene dunque compiuta seguendo lo schema
in tabella:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Sintesi della stadiazione:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Le indicazioni alla terapia vengono
poste seguendo la classificazione secondo Mountain
che può essere riassunta come segue:
La sopravvivenza viene riportata nella seguente figura:
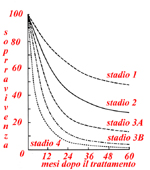 |
| tratta da: C.F. Mountain, Chest 89suppl:225S-233S, 1986. |
Per quanto concerne il microcitoma
viene adottata la clssificazione del Veterans Administration Lung Cancer
Study Group (VALCSG):
|
|
microcitoma confinato ad un solo emitorace con o senza interessamento linfonodale omolaterale e senza versamento pleurico |
|
|
qualunque condizione diversa dalla precedenti |
In questa stessa pagina è presente una tabella sui principali markers neoplastici specifici delle neoplasie polmonari utilizzabili nella pratica clinica.
Bibliografia essenziale
C.F. Mountain: A new international staging system for lung cancer.
Chest 89suppl:225S-233S, 1986.
I
marcatori tumorali: significato biologico e clinico
I marcatori tumorali sono sostanze che rappresentano
il segnale della presenza e dello sviluppo di una neoplasia. Nella pratica
clinica si dà importanza ai marcatori circolanti.
Non si tratta tuttavia di marcatori esclusivi di neoplasie.
Il loro utilizzo come marcatori di neoplasia è in genere soltanto
di tipo quantitativo in quanto si determina una soglia discriminante tra
livelli statisticamente più frequenti nei soggetti con neoplasia
e nei soggetti senza neoplasia. Solo nei rari casi con elevata specificità
per un tumore o per sospetto diagnostico ha senso il dosaggio dei marcatori
tumorali.
Lutilizzo razionale è invece dato dalla valutazione
delle loro modificazioni nel tempo, riflettendo i livelli del marcatore
laumento o la riduzione delle cellule neoplastiche e quindi la regressione
della neoplasia in seguito ad una terapia e la ripresa.
I biomarcatori circolanti si dividono in:
1. Antigeni tumore-associati: sono antigeni evidenziati
con anticorpi ottenuti per immunizzazione con tumori o estratti tumorali:
3. Marcatori mucinici: sono glicoproteine presenti nelle secrezioni del cavo orale, dello stomaco, del grosso intestino, degli apparati respiratorio e genitale. Aggiungono il circolo se vi è inversione della polarità della cellula. Il CA125 aumenta per carcinomi ovarici e dellapparato genitale, endometriosi ovariche e peritonite. Il CA19.9 aumenta in corso di carcinomi del pancreas, del colon, dello stomaco, della via biliare. Presenta una alta sensibilità diagnostica per le neoplasie del pancreas. Il CA15.3 e lMCA (mucinous like cancer Ag) aumentano in corso di carcinoma mammario. Le concentrazioni risultano correlate con lo stadio della malattia. L'MCA aumenta anche per tumori del colon, delle vie urinarie e dellovaio.
4. Marcatori del gruppo degli ormoni:
5. Marcatori appartenenti al gruppo degli enzimi:
6. Prodotti differenziati del metabolismo della cellula
neoplastica:
Oltre che nel siero, i marcatori possono essere dosati
nei liquidi extraplasmatici (liquido pleurico, ascitico, succo gastrico,
urine, liquor cefalorachidiano, lavaggio broncoalveolare) e nei tessuti.
Markers organo-specifici elencati per organo
Markers delle neoplasie della mammella:
| CA 15.3 |
| CA 549 |
| CEA |
| TPA |
Markers delle neoplasie dell'utero
(non squamo cellulare) e dell'ovaio:
| CA 125 |
| CA 72.4 |
| TPA |
| CEA |
Markers delle neoplasie della prostata:
| PAP |
| PSA |
| PSA libero |
Markers delle neoplasie dello stomaco:
| CA 19.9 |
| Ca 72.4 |
| CEA |
| TPA |
Markers delle neoplasie del distretto
testa-collo-esofago:
| SCC |
| TPA |
| CEA |
Markers delle neoplasie delle vie
biliari:
| CA 19.9 |
Markers delle neoplasie del colon-retto:
| CEA |
| CA 19.9 |
| Ca 72.4 |
| TPA |
Markers delle neoplasie della tiroide
(derivare dall'epitelio follicolare):
| hTg |
Markers delle neoplasie midollari
della tiroide:
| CT |
| CEA |
Markers delle neoplasie anaplastiche
della tiroide:
| TPA |
| CEA |
Markers delle neoplasie epatiche:
| aFP |
Markers delle neoplasie testicolari
e ovariche (di derivazione germinale):
| aFP |
Markers dei linfomi:
| TK |
Markers del melanoma:
| NSE |
Markers dell'adenocarcinoma renale:
| CA 19.9 |
| CA 549 |
Markers delle neoplasie vescicali:
| UBC |
Markers delle neoplasie neuroendocrine:
| Cg A |
Markers
neoplasie pancreatiche (pancreas non endocrino):
| Antigeni oncofetali | antigeni carcinoembrionario CEA
antigeni pancreatico oncofetale POA antigeni associato al cancro pancreatico PCAA |
| Enzimi | Ribonucleasi acida specifica policitidilica
Isoenzioma galattosil-transferasi II |
| Antigeni rilevabili con anticorpi monoclonali | classici: Ca19.9 (GICA), CA50
nuovi: Ag17.5, Ag8.15, Ag7.13 |
Markers
neoplasie polmonari con indicazione, quando possibile, del tipo
istologico:
| marker | tipo neoplasia |
| CEA | tutti i itpi di ca., tra il 50 e 60% in caso di adenoca. |
| Enolasi neuronospecifica NSE | microcitoma |
| CYFRA 21.1 (citocheratina 19) | sensibilità tra 40 e 80% in caso di ca. spinocellulare |
| b2microglobulina | prodotti differenziato del metabolismo della cellula neoplastica |
| ferritina, zinco, rame, antigene polipeptidico tissutale TPA | aspecifici, indice di aumentato turn-over cellulare |
I principali tipi istologici di neoplasia e i markers
associati:
| tipo di neoplasia | marker associato |
| carcinoma a piccole cellule | NSE
Cg-A |
| carcinoma squamocellulare | SCC
CYFRA 21-1 |
| adenocarcinoma | CYFRA 21-1
CEA |