 |
 |
 |
 |
 |
 |
 |
 |
 |
|||
 |
 |
 |
 |
 |
 |
 |
 |
CENNI
STORICI
I primi casi di FAP furono descritti
negli anni 1881-1882 ed alcuni anni dopo venne riportato lo sviluppo del
carcinoma colorettale in questi pazienti.
Il primo registro per la poliposi
fu organizzato nel 1925 presso il St. Marks Hospital di Londra e già
in allora si identificò la FAP come una malattia a trasmissione
mendeliana dominante.
Alcuni anni più tardi venne
definita come trattamento chirurgico la colectomia con ileo-retto anastomosi.
Nel 1951 Gardner riportò
un caso di poliposi familiare con manifestazioni multiple extracoliche.
Nel corso degli anni 80 venne
ipotizzata la proctocolectomia restaurativa come possibile trattamento.
Solo nei primi anni 90 è
stato localizzato sul cromosoma 5 il gene APC, le cui mutazioni sono responsabili
dellinsorgenza della FAP.
PRESENTAZIONE
DI UNA CASISTICA CLINICA
Sono stati trattati tre casi di
FAP, dal 1989 al 2000, in persone appartenenti allo stesso gruppo familiare:
madre (caso 1) e due figlie (caso
2 e caso 3).
Caso 1
La madre giungeva per la prima volta allosservazione alletà di
41 anni in seguito alla comparsa di diarrea (7-8 scariche giornaliere),
associata a proctorragia. Allesplorazione rettale si repertava una massa
polipoide di consistenza dura a circa 1 cm dalla rima anale ed una diffusa
rigidità della parete. La ricerca del sangue occulto nelle feci
dava un esito debolmente positivo; il CEA allingresso era 2,4 ng/ml. La
colonscopia eseguita 2 mesi prima del ricovero dimostrava un quadro di
poliposi colica diffusa e, al livello della mucosa ano-rettale, irregolarità
con aspetto vegetante e sanguinante. Lesame istologico delle biopsie eseguite
rilevava la presenza di atipia grave. Il controllo colonscopico successivo
dimostrava nel colon discendente e nel sigma una mucosa tappezzata di polipi
sessili; al livello dellampolla rettale si visualizzava una grossa formazione
polipoide sessile spontaneamente sanguinante. Il clisma a doppio contrasto
confermava la presenza di piccoli polipi tappezzanti la mucosa del colon
dal retto al ceco, mentre al livello dellampolla rettale dimostrava la
presenza di due formazioni polipoidi con retrazione della base dimpianto.
Allesofagogastroduodenografia non risultavano alterazioni a carico dello
stomaco e del duodeno. Confermata la diagnosi di poliposi adenomatosa,
la paziente si sottoponeva ad intervento di rettocolectomia totale con
ileo pouch-ano anastomosi. Nel decorso post-operatorio, con la ripresa
della canalizzazione avvenuta in seconda giornata, la paziente presentava
alvo diarroico (fino a 10 scariche giornaliere). A distanza di circa un
anno dallintervento la paziente riferiva la comparsa di una tumefazione
della parete addominale in sede ipogastrica paramediana, per cui eseguiva
unecografia la quale evidenziava in corrispondenza del reperto palpatorio
una formazione ipoecogena, di 49x25x42 mm di diametro massimo, caratterizzata
da margini irregolari e disomogeneità ecostrutturali interne. Si
eseguiva lintervento di exeresi, con il quale veniva rimossa, dal muscolo
retto di destra, una massa di circa 5 cm, che allesame istologico risultava
essere una neoplasia di origine mesenchimale.
Nello stesso ricovero il dosaggio
del CEA risultava abbondantemente nella norma. Il transito intestinale
non presentava alterazioni significative. A distanza di quattro anni dallintervento
linsorgenza di episodi recidivi di pouchite rendeva necessario un intervento
di defunzionalizzazione, per cui si eseguiva una ileostomia di protezione
su baguette, che veniva successivamente rimossa.
Otto anni dopo il primo intervento,
la paziente giungeva nuovamente allosservazione lamentando da circa quattro
mesi malessere con senso di distensione e peso addominale, accompagnato
da tenesmo rettale ed occasionali episodi di enterorragia.
Per questa ragione eseguiva una
TC delladdome che evidenziava: in sede periombelicale una formazione nodulare
ipodensa; superficialmente alla muscolatura lombare a destra, in sede sottocutanea,
una formazione nodulare di 4 cm di diametro massimo, clivata rispetto ai
piani muscolari, a densità sovraliquida; aumento di densità
del tessuto lasso in sede precoccigea; aumento di dimensioni a contrast
enhancement disomogeneo a carico di collo e corpo dellutero e cupola vaginale,
con aumento di densità del tessuto lasso circostante; formazione
tondeggiate ipodensa contigua ai vasi iliaci esterni di sinistra, di dubbia
attribuzione; iperemia del canale anale.
La paziente veniva sottoposta ad
intervento di laparotomia esplorativa, con asportazione di neoplasia anale
e confezionamento di ileocutaneostomia. A distanza di circa due anni si
rilevavano i segni di recidive neoplasticche locali e di infiltrazione
neoplastica dellutero: la TC del torace e delladdome dimostrava: presenza
di piccolo nodulo subpleurico a sinistra; in sede presacrale e coccigea
unestesa area di bassa densità centrale (necrosi e colliquazione)
con elevato contrast enhacement periferico da iperemia; evidenti fenomeni
infiltrativi nel tessuto adiposo presacrale con colliquazione coinvolgente
il capo posteriore del muscolo otturatore e del gluteo; iperdensità
che dalla tuberosità ischiatica si estende fino al grande labbro
di destra che risulta ampiamente coinvolto; infiltrazione della parete
posteriore dellutero; neoformazione benigna di circa 4 cm di diametro
localizzata posteriormente alla spina iliaca posteriore di destra; non
evidenti lesioni focali a carico di fegato, reni, surreni, pancreas e milza.
A distanza di sei mesi circa, la
paziente decedeva per cachessia neoplastica.
Caso 2
La figlia maggiore, diabetica dalletà di 12 anni, giungeva allosservazione,
per la prima volta, alletà di 22 anni, in seguito alla comparsa
di una sintomatologia caratterizzata da dolori addominali localizzati ai
quadranti inferiori ed irradiati posteriormente, soprattutto a sinistra,
con andamento continuo ed intensità lieve. La paziente presentava,
inoltre, frequenti evacuazioni di piccole quantità di feci di consistenza
ridotta, meteorismo, febbricola, ipooressia; riferiva altresì un
episodio di proctorragia. Eseguiva pertanto una Rx clisma con doppio contrasto
che metteva in evidenza un'immagine di minus del giunto retto-sigmoideo
ed immagini riferibili a formazioni polipoidi sessili e peduncolate nel
colon destro fino oltre la flessura epatica. La colonscopia, condotta solamente
fino al colon discendente prossimale, dimostrava la presenza di formazioni
polipoidi, vegetanti nel lume, facilmente sanguinanti a livello dellampolla
rettale e del sigma, e substenosi. Laspetto endoscopico di tali formazioni
polipoidi deponeva per una grave poliposi con aree sospette per degenerazione,
in corrispondenza delle quali venivano eseguite prese bioptiche. Lesame
istologico dei frammenti prelevati dai polipi poneva diagnosi di adenoma
villoso con atipia grave. La TC clisma, eseguita durante il ricovero, rilevava
la presenza di plurime neoformazioni di parete di aspetto polipoide, peduncolate,
di dimensioni non superiori a 2-3 mm, localizzate al colon ascendente,
alla flessura colica di destra ed al colon discendente. Tali formazioni
presentavano contrast enhancement ed apparivano riferibili a molteplici
polipi del colon. La TC clisma dimostrava, poi, una neoformazione ad intenso
contrast enhancement, localizzata tra il sigma ed il retto, con caratteristico
aspetto a torsolo di mela. Nel lume dellampolla si evidenziava, inoltre,
una neoformazione sessile della parete laterale destra a discreto contrast
enhancement. Il tratto distale del sigma, il retto e lampolla presentavano
una parete ispessita; in corrispondenza dellultimo tratto del retto il
lume appariva deformato, fino allinizio del canale anale. alcuni noduli,
riferibili a linfonodi, del diametro massimo di 1,5 cm, venivano rilevati
in sede perirettale, presacrale e nel tessuto adiposo intorno al sigma.
Posta diagnosi di poliposi adenomatosa familiare con trasformazione neoplastica
a livello della giunzione retto-sigmoidea, si decideva per lintervento
chirurgico di colectomia ed amputazione addomino perineale totale secondo
Miles, con confezionamento di reservoir ileale ed ileostomia definitiva.
La terapia adiuvante, iniziata a distanza di circa 3 mesi, consisteva in
radioterapia, somministrata in 25 applicazioni di 200 cG per una dose complessiva
di 5000 cG. Si eseguiva unesofagogastroduodenografia che dimostrava la
superficie gastrica interamente tappezzata da lesioni polipoidi di piccole
dimensioni, multipli difetti di riempimento riconducibili a lesioni di
tipo polipoide a livello del bulbo e della seconda porzione duodenale.
Si eseguiva di conseguenza unesofagogastroduodenoscopia che dimostrava
la presenza di micropolipi diffusi, della grandezza variabile da 3 a 7
mm, localizzati nel fondo e nel corpo gastrico, polipi sessili di 3-5 mm
nel bulbo ed alcune rilevatezze mucose nella seconda porzione del duodeno.
Lesame istologico, eseguito sulle prese bioptiche, dimostrava trattarsi
di adenomi tubulari duodenali e di polipi cistici delle ghiandole fundiche;
in un campione di mucosa duodenale si dimostrava una displasia adenomatosa
di alto grado. Circa 2 mesi dopo la paziente iniziava cicli di chemioterapia
con 5-fluorouracile.
A distanza di un anno dal primo
intervento ed a sei mesi dal primo follow-up endoscopico, eseguiva una
seconda endoscopia digestiva nel corso della quale veniva realizzata la
coagulazione di un adenoma duodenale sessile di 4 mm nella parete bulbare
posteriore e di sei polipi gastrici, mediante argon plasma coagulator.
Eseguiva inoltre una risonanza magnetica delladdome superiore per individuare
eventuali localizzazioni metastatiche al fegato: lesito era positivo per
lesione secondaria unica di 1 cm in S7. Si procedeva quindi alla metastasectomia
con accesso sottocostale destro.
Una TC del torace dimostrava un
micronodulo non tipizzabile date le dimensioni localizzato al lobo polmonare
superiore destro. Successive scansioni TC a distanza di sei mesi dimostravano
alcune lesioni secondarie ai polmoni ed una nuova lesione secondaria epatica;
la TC cerebrale risulta peraltro negativa. La duodenoscopia rivelava la
presenza di un polipo sessile di 3-5 mm di diametro, che veniva biopsiato:
il referto istologico parlava di displasia adenomatosa di alto grado. La
paziente ha recentemente eseguito ulteriori accertamenti che hanno dimostrato
un aumento volumetrico delle formazioni nodulari polmonari bilateralmente;
le indagini eseguite sul fegato hanno dimostrato una ecostruttura diffusamente
disomogenea, inoltre al settore mediale del lobo destro è localizzata
una voluminosa neoformazione solida disomogenea di 6,5 cm di diametro che
comprime posteriormente il ramo destro della vena porta senza segni infiltrativi.
Caso 3
La figlia minore giungeva allosservazione per la prima volta a 17 anni,
presentando anemia microcitica ipocromica, mucorrea ed episodi di proctorragia.
lispezione ed esplorazione rettale dimostravano un aspetto vellutato e
morbido dellampolla rettale. La rettoscopia confermava la diagnosi di
FAP. la biopsia della mucosa rettale dimostrava trattarsi di adenoma tubulare
senza note di displasia grave. Il clisma opaco evidenziava la presenza
di dolicosigma e rilevava altresì multiple immagini rotondeggianti
di tipo polipoide tappezzanti il grosso intestino. Il dosaggio del CEA
risultava nella norma. La paziente veniva quindi sottoposta a terapia chirurgica
preventiva: colectomia totale con ileoretto anastomosi a 10 cm circa dalla
rima anale, previo confezionamento di reservoir ileale. Durante il decorso
postoperatorio la paziente presentava saltuarie proctorragie di modesta
entità. Lesofagogastroduodenografia dimostrava a livello della
grande curvatura gastrica plurime piccole formazioni polipoidi diffuse
a tappeto, estese fino allangulus. Non si evidenziavano alterazioni a
carico del duodeno. Alle successive indagini di follow-up venivano trattate
a più riprese, per mezzo dellargon plasma coagulator, numerose
formazioni polipoidi dellampolla rettale (20-40). Lindagine endoscopica
su stomaco e duodeno ha recentemente dimostrato polipi sessili di 2-4 mm
al fondo gastrico e alcuni polipi nella seconda porzione del duodeno, che
sono stati trattati sempre con argon plasma.
Nei tre casi riportati laggressività
della malattia è risultata decisamente maggiore nella prole: letà
di comparsa del carcinoma del retto nella madre è stata di 40 anni,
mentre la forma maligna è insorta nella prima figlia a soli 22 anni.
È interessante notare come la figlia più giovane al momento
attuale risulti essere affetta da una forma meno aggressiva della malattia.
Nella famiglia studiata sono state
osservate solo alcune delle anomalie extracoliche note nella FAP: abbiamo
potuto individuare infatti unicamente anomalie dentarie, osteomi dellosso
frontale, adenomi gastrici e duodenali; tumori desmoidi sono stati riscontrati
solamente nella madre.
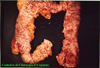
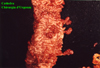
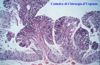
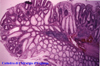
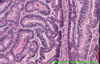
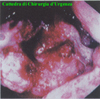
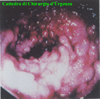
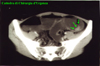
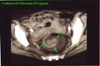
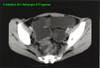
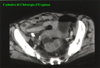
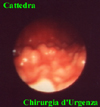
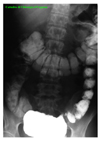
IMMAGINI
Di seguito vengono riportate le
immagini più significative dei 3 casi clinici segnalati sopra: le
didascalie compaiono puntando sull'immagine e lasciando il mouse fermo
per qualche secondo.
(alcune immagini arrivano ad occupare 1,2 M, pertanto il caricamento
può essere oltremodo lungo in caso di connessione lenta)
 |
 |
 |
 |
 |
 |
 |
 |
 |
|||
 |
 |
 |
 |
 |
 |
 |
 |
TESI
DI LAUREA Sull'argomento FAP è disponibile la Tesi di
Laurea del Dr. Federico Ronzitti dal titolo: "Problematiche chirurgiche nella
poliposi adenomatosa familiare" (scarica ![]()
![]() ).
Dalla Tesi è stata tratta buona parte del materiale necessario alla realizzazione
di questa pagina web.
).
Dalla Tesi è stata tratta buona parte del materiale necessario alla realizzazione
di questa pagina web.